日本の介護の未来を考えた時に、避けては通れない課題がいくつかあります。2025年問題と言われてきましたが、ついにその2025年に突入してしまいました。
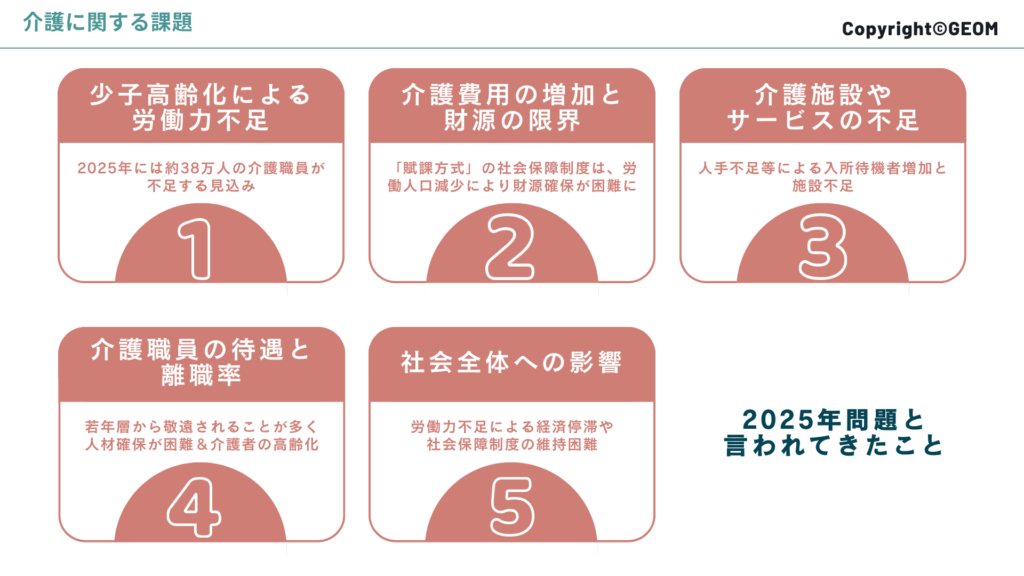
上記の中でも、人口減による問題、特に介護人材不足と財源の不足は、加速度的に負のスパイラルを生み出すことになります。かような状況下で、特に認知症ケアの問題が特に大きいことから、「共生社会の実現を推進するための認知症基本法」が2024年1月1日に施行されました。
一方で、認知症基本法の施行前と施行後で具体的に何が進展したか…ということを考えた時に、劇的に変わったものはありません。介護の現場、つまり介護施設から先んじて変わるべきだと思うのですが、変化を拒むいくつかの要因について少しお話したいと思います。
1.介護ソフトと介護保険請求
1つ目は、介護ソフトについてです。私は大学を卒業してIT企業に就職して数年、主に日本の製造業向けのITインフラを販売していました。システム開発会社は、自社独自のシステム設計をベースに、他のシステムとは連携しない排他的な開発(いわゆるスクラッチ)を行うこともありました。意図していなくても、結果的にそうなってしまったケースも含め、です。それが続いたので、重厚長大で軽微な改修にも多大な費用がかかってしまうという非効率性を生み出してしまってました。基幹システムなんかは特にそうです。
私がケアテック業界にジョインしたのが2018年です。ケアテック業界に限らず、テクノロジーを排他的にすることで商圏を維持してきた時代は終わり、先端テクノロジーをどう組み合わせるか、という一種のガジェット的な時代になりました。これは様々なAIやAIエージェントが登場している昨今、否定する人はいないでしょう。

但し、ここにテクノロジーのジレンマがあります。日本の介護ソフトは、介護保険請求の制度改正に合わせて改修され、現在に至っています。スクラッチの連続です。また、全てではありませんが、蓄積した介護に関するデータをAPI連携して他のシステムと相互に運用することを良しとしていません。ケアテック業界がこのままだと、介護業界全体のイノベーションは止まってしまいます。
2.介護データが科学的介護に使えない
介護施設には、介護保険請求に必要だと言われ、取得・蓄積してきた介護データがあります。バイタルデータや排泄、食事、入浴、服薬やケア記録などです。ある時期、これらのデータには価値があると思っていましたが、実はほとんど価値のないデータだということに気づきました。
少し補足しますと、「科学的介護」を実践する上では価値のないデータだということです。これは、介護の現場の方々はもちろん、ケアテック企業で働く方々も気づいていることでしょう。請求のために蓄積してきたデータを二次利用し、科学的介護に繋がっているとは言い切れない状況です。
私がジョインしてきた日本医療研究開発機構(AMED)・認知症対応型AI・IoT事業「BPSD予測・予防により介護負担を軽減する認知症対応型AI・IoTサービスの開発と実装」(代表:山口晴保;2020~2022年度;課題番号:JP22us042001)において、1つ重要であったことは、「科学的介護とは何か」「科学的介護に必要な情報とは何か」を定義したことだと考えています。
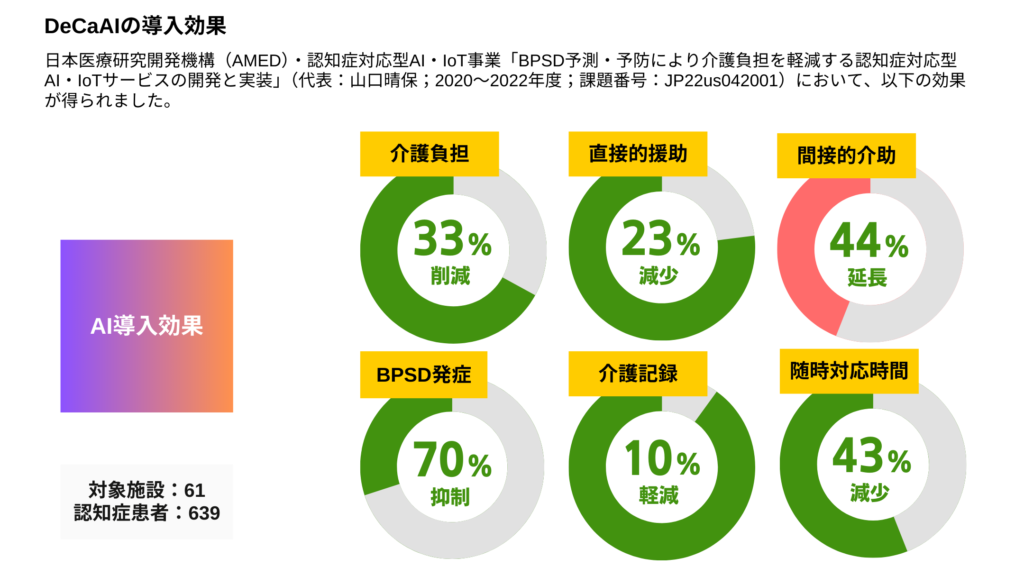
この中で開発された認知症特化型のAIがDeCaAI(Dementia Care Assist AI system)なのですが、このAIを稼働させてBPSDを予測するために必要なデータの種別・取得方法と、今まで介護保険請求のために取得・蓄積してきたデータの種別・取得方法が、ほとんど一致していないのです。
話:ゲオム株式会社・矢沢
(続く)
※コメントは最大500文字、5回まで送信できます